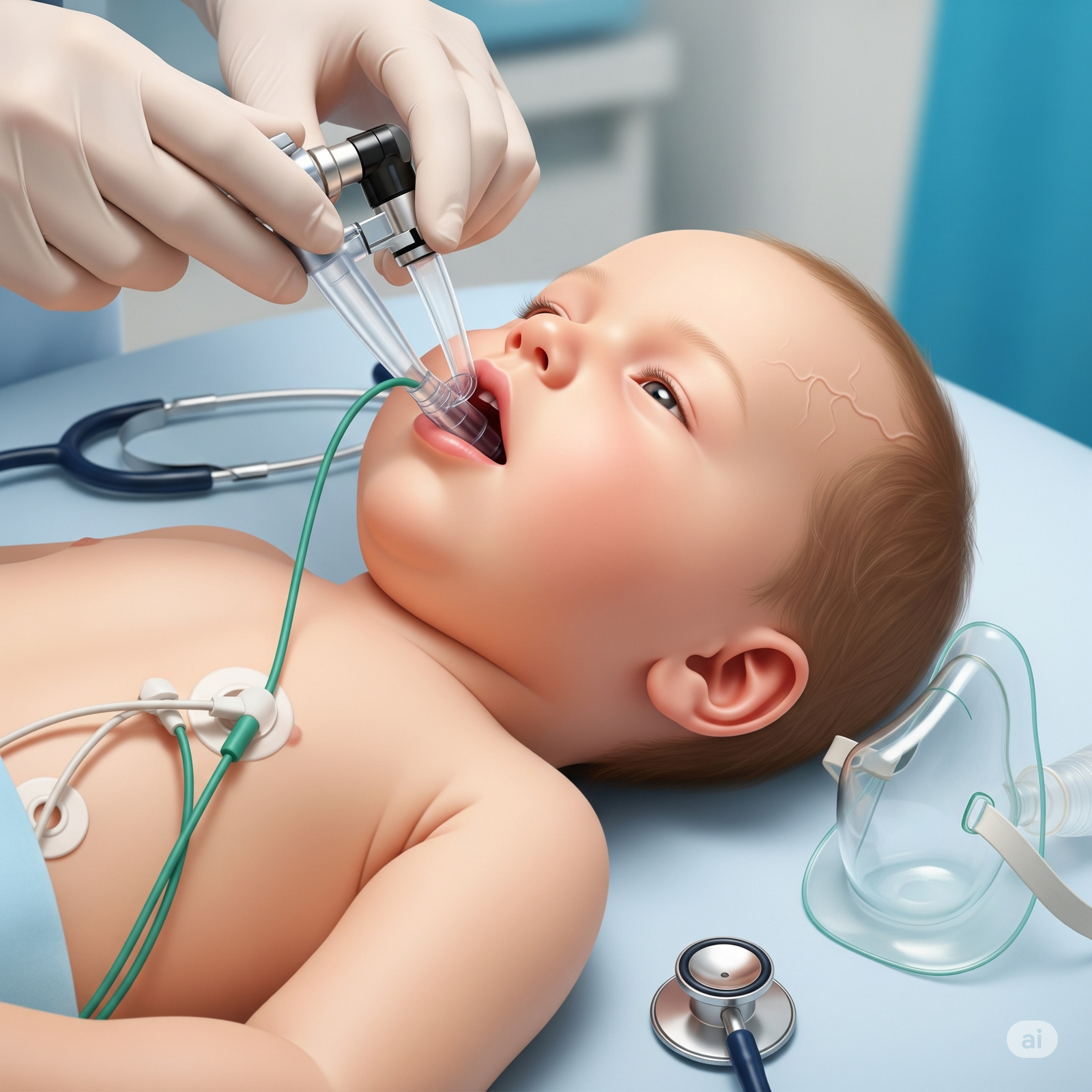
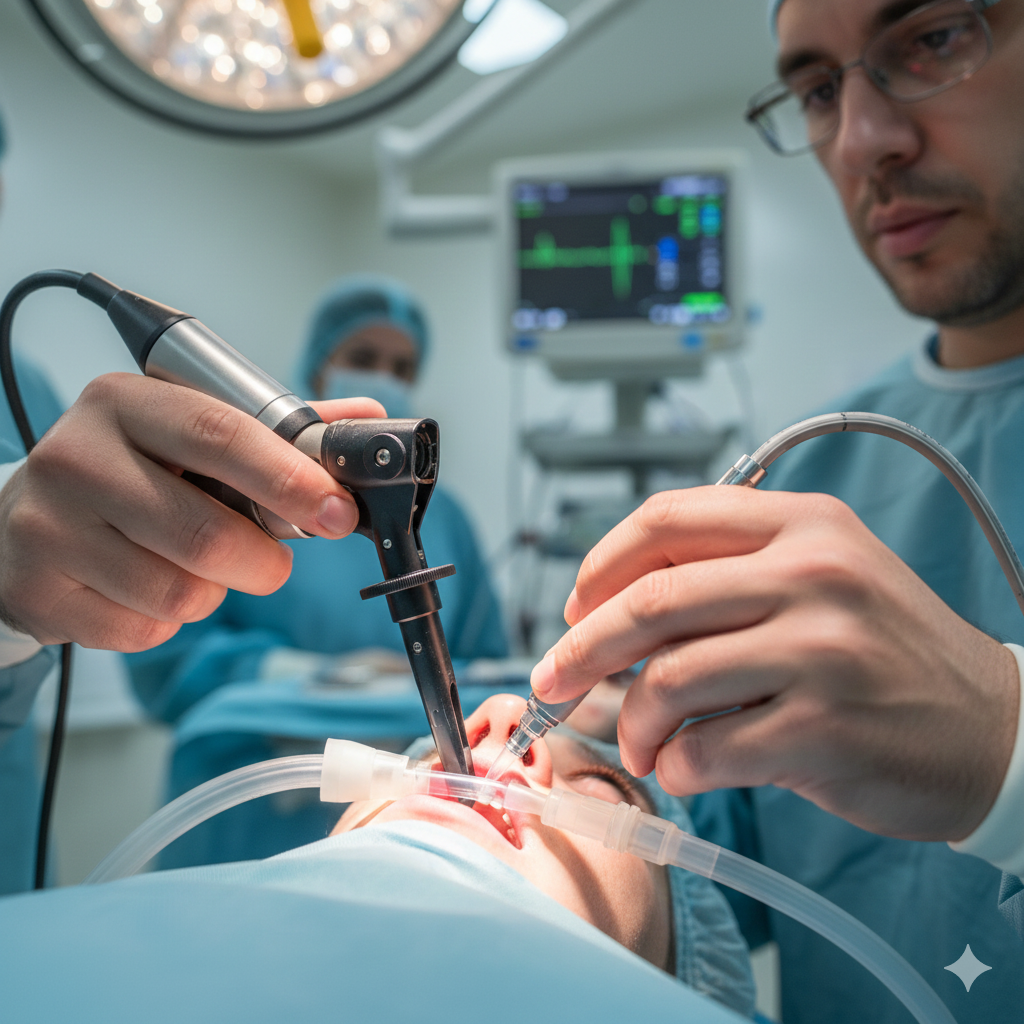
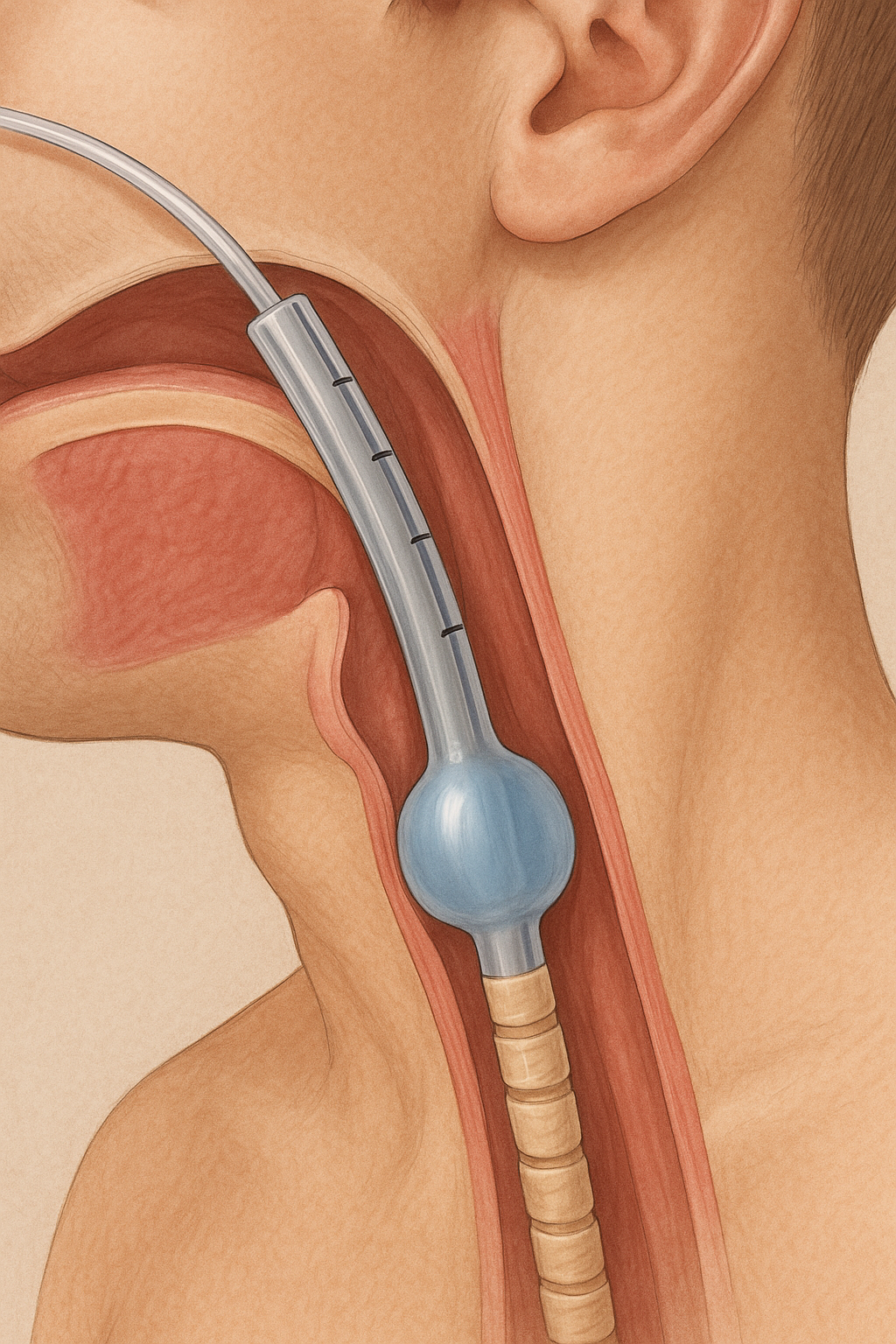
A intubação em crianças e recém-nascidos é um dos procedimentos mais críticos da medicina de emergência e cuidados intensivos pediátricos. Apesar de parecer semelhante ao processo feito em adultos, essa abordagem exige cuidados específicos por conta das particularidades anatômicas e fisiológicas dos pequenos pacientes.
Neste post, vamos te mostrar de forma clara os pontos mais importantes para garantir segurança e eficácia no momento da intubação pediátrica.
👶 Por que a intubação em crianças é tão diferente da de adultos?
O primeiro ponto a entender é que crianças não são mini-adultos. Elas têm:
- Língua proporcionalmente maior
- Narinas menores e mais propensas à obstrução
- Epiglote mais flácida e anteriorizada
- Laringe em posição mais alta (C3-C4)
- Traqueia mais curta
- Maior consumo de oxigênio e menor reserva funcional
Tudo isso faz com que o tempo para dessaturação seja muito mais rápido em crianças — ou seja, a janela para agir é bem menor.
🛡️ Principais Cuidados Essenciais na Intubação Pediátrica
1. Avaliação Rápida e Efetiva
Antes de qualquer coisa, avalie se a intubação é realmente necessária. Nos casos de recém-nascidos, por exemplo, a ventilação com bolsa-válvula-máscara é efetiva na maioria dos casos, segundo o guia de reanimação neonatal da OMS e da AHA (2020).
Indicações comuns:
- Apneia persistente
- Bradipneia grave
- Hipóxia refratária
- Rebaixamento do nível de consciência
- Parada cardiorrespiratória
2. Escolha do material adequado
A escolha do tamanho do tubo orotraqueal (TOT) é crucial:
- Para recém-nascidos: tubo sem cuff geralmente de 2.5 a 3.5 mm de diâmetro interno
- Para crianças maiores: fórmula prática →
Diâmetro (mm) = (idade em anos / 4) + 4
✅ Sempre tenha tubos de tamanhos acima e abaixo do ideal à disposição.
Outros materiais indispensáveis:
- Capnógrafo ou detector de CO₂
- Fixador de tubo
- Seringa para insuflar cuff (se houver)
- Dispositivo de ventilação manual com máscara apropriada
- Laringoscópio com lâminas curvas e retas (tamanhos 0 a 3)
3. Pré-oxigenação eficiente
O tempo de dessaturação em crianças é muito rápido (especialmente nos menores de 1 ano). Faça pré-oxigenação por 3 minutos, com FiO₂ 100%, sempre que possível.
No recém-nascido, utilize máscara facial com pressão positiva (com PEEP) para garantir expansão pulmonar.
4. Posicionamento ideal
O posicionamento adequado evita falhas:
- Recém-nascido: mantenha a cabeça em posição neutra, com leve elevação dos ombros (uso de coxim ajuda).
- Crianças: use o “sniffing position” (leve extensão do pescoço) para alinhar os eixos faríngeo, laríngeo e traqueal.
5. Verificação da posição do tubo
Após a intubação, verifique se o TOT está corretamente posicionado:
- Ausculte campos pulmonares e região epigástrica
- Observe expansão torácica bilateral
- Use capnografia ou detecção de CO₂ expirado (padrão ouro segundo OMS e AHA)
- Confirme com radiografia, sempre que possível
6 . Fixação segura e monitoramento contínuo
O tubo deve ser fixado com fita adesiva ou fixador específico pediátrico, garantindo conforto e segurança.
Mantenha:
- Monitorização contínua de SpO₂
- Monitor de capnografia (em pacientes ventilados)
- Avaliação neurológica e hemodinâmica constante
🚨 Erros Comuns e Como Evitá-los
- ❌ Usar tubo de tamanho inadequado (grande ou pequeno)
- ❌ Não pré-oxigenar adequadamente
- ❌ Posicionar mal a criança, dificultando a visualização
- ❌ Tentar intubação sem equipe ou preparo suficiente
- ❌ Não confirmar a posição do tubo com CO₂
📌 Dica Extra: O Método dos “7 Ps” pode ser adaptado para pediatria
Apesar de ser mais comum em adultos, os 7 Ps da intubação (Preparação, Pré-oxigenação, Pré-tratamento, Paralisia, Posicionamento, Passagem do tubo e Pós-intubação) podem ser adaptados com cuidado para o público pediátrico, sempre respeitando as particularidades da idade.
🌍 Referências Utilizadas
- Organização Mundial da Saúde (OMS) – Guidelines for neonatal resuscitation (2023)
- American Heart Association (AHA) – Pediatric Advanced Life Support (PALS) Guidelines
- Neonatal Resuscitation Program (NRP) – American Academy of Pediatrics
- Manual de Emergências em Pediatria – SBP (Sociedade Brasileira de Pediatria)
Se você é profissional da saúde, estude os protocolos, simule cenários, e pratique em manequins pediátricos. Se você é pai ou mãe, saber que seu filho está em mãos bem treinadas faz toda a diferença.
Dominar a via aérea é dominar a calma, a técnica e a decisão certa na hora certa. Se quiser Dominar a Intubação de uma vez CLIQUE AQUI!